Testul hemocult și colonoscopia după 45 de ani, arme esențiale în prevenția cancerului colorectal. Explicațiile dr. Cristina Niculescu
 174
174
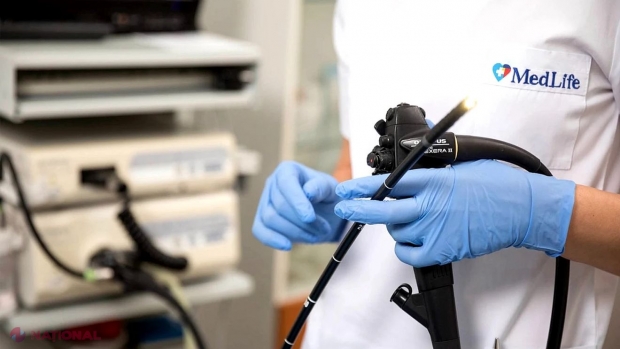
Cancerul colorectal este unul dintre cele mai răspândite tipuri de cancer întâlnite la pacienţii din România, atât la bărbaţi, cât şi la femei, fiind una dintre principalele cauze de deces în rândul neoplaziilor. Ca şi multe alte forme de cancer, poate fi prevenit printr-un stil de viaţă sănătos şi prin efectuarea regulată a unor investigaţii medicale de rutină, înainte de apariţia unei simptomatologii specifice. Cristina Niculescu, medic primar gastroenterologie în Clinica Badea MedLife Cluj-Napoca, doctor în medicină, subliniază că, dincolo de recomandarea unei colonoscopii după vârsta de 45 de ani, oamenii pot apela oricând la testul de sângerare ocultă din scaun, o analiză simplă, care îi poate scuti de multe neplăceri. În plus faţă de cancer, numeroase alte patologii benigne pot fi depistate cu ajutorul endoscopiei digestive, o investigaţie minim invazivă, absolut necesară în multe situaţii.
Ce este endoscopia digestivă şi când se recomandă
Endoscopia digestivă este o metodă de explorare minim invazivă, efectuată la recomandarea medicului şi realizată de personal calificat. Există două tipuri principale de endoscopie digestivă: superioară şi inferioară. Endoscopia superioară – gastroscopia – este indicată pentru depistarea problemelor la nivelul esofagului, stomacului şi primei porţiuni a intestinului subţire. Endoscopia inferioară – colonoscopia – se adresează rectului, colonului şi ileonului terminal, ultima porţiune a intestinului subţire.
Endoscopia digestivă superioară (gastroscopia)
„În zona noastră geografică, endoscopia superioară se recomandă pentru esofag la pacienţii cu boala Esofag Barrett care este un factor de risc pentru cancer şi este singura investigaţie de screening, adică o facem când nu ne supără nimic. Odată diagnosticată această boală, pacienţii vin o dată la 2 sau 3 ani la acest control. La fel, mai facem screening pentru stomac la cei care au antecendente de cancer la stomac în familie sau la cei care au anumite tipuri de gastrită specială care îi expune la riscul de a face cancer mai mult decât populaţia generală. Deci folosim endoscopia ca metodă de screening, când pacientul nu are simptome.
În funcţie de simptome, endoscopia superioară pentru esofag se face când nu putem înghiţi, când avem reflux gastro-esofagian, adică ni se întoarce mâncarea sau acidul înapoi, când hrana trece greu de esofag sau trebuie să bem multă apă ca să avem senzaţia că a trecut în stomac. În ceea ce priveşte stomacul, endoscopia se recomandă când sunt dureri şi nu cedează la medicamentele la care altă dată cedau, când avem vărsături de cauză nespecifică, când avem hemoragii-fie vărsăm cu sânge, fie avem scaun închis/negru la culoare, adică scaun cu sânge şi scădere în greutate inexplicabilă”, a explicat medicul gastroenterolog.
Gastroscopia nu doare
Medicul precizează că gastroscopia nu este o procedură dureroasă, ci implică doar un disconfort uşor, care poate fi depăşit atunci când pacientul are răbdare şi încredere în specialistul care efectuează investigaţia. Pentru o examinare reuşită contează mult ca pacientul să vină în prealabil la consult, astfel încât medicul să îi poată explica modul de pregătire pentru gastroscopie.
„Gastroscopia nu doare deloc. E doar greaţă şi senzaţia că vei voma. Dar sunt câteva minute de greaţă şi o discretă balonare pentru că se insuflă o cantitate de gaz în stomac. Nu se face cu sedare, dar putem şi aşa pentru pacienţii care nu tolerează greaţa sau sunt anxioşi. În aceste situaţii, când pacienţii se panichează că au impresia că nu pot respira, ei au tendinţa de a smulge tubul, aşa că e mai bine să fie sedaţi pentru a ne putea face treaba. În plus, dacă pacientul resimte o astfel de panică nu va mai reveni la investigaţie nici dacă viaţa lui depinde de asta, deci e indicat să recurgem la sedare, chiar şi adormire, în astfel de cazuri”, a precizat medicul.
Riscurile asociate gastroscopiei
Cei mai mulţi pacienţi care fac gastroscopie resimt doar un uşor disconfort şi o senzaţie de vomă, deoarece tubul trebuie să treacă prin gât pentru a ajunge în stomac. Pentru reducerea neplăcerilor este esenţial ca pacientul să rămână calm, să respire corect şi mai ales să respecte indicaţiile privind pregătirea pentru procedură.
„Riscurile comune sunt greaţa, ca efect secundar, indispoziţia în sine la investigaţie şi sângerarea minimă, atunci când se iau biopsii. Sunt puţini pacienţi la care investigaţiile pot ridica probleme de toleranţă sau să le agraveze anumite boli, dacă nu înţeleg recomandările-mănâncă, deşi noi le-am spus să nu o facă şi la fel să nu bea apă înainte. De multe ori, când fac asta, îi refuzăm la examinare, pentru că riscăm ca regurgitaţia să fie aspirată în căile respiratorii şi să se ajungă astfel la o pneumonie de aspiraţie. Cu 6-7 ore înainte de endoscopie nu se mănâncă, iar pacienţii diabetici chiar mai mult, pentru că au o golire gastrică mai lentă, la fel şi pacienţii care primesc injecţii pentru slăbire, iar pentru lichide 4 ore înainte. Vorbesc de apă, pentru că e de preferat să nu se consume sucuri deloc în acea zi pentru că modifică culoarea pe interior”, spune medicul Cristina Niculescu.
Când se recomandă videocapsula endoscopică
În zona digestivă superioară, există şi metode moderne de investigare pe care medicii le indică în anumite situaţii. Una dintre acestea este videocapsula endoscopică, practic o pastilă asemănătoare celor de antibiotice, cu una sau două camere video la capete şi o sursă de lumină. După ce este înghiţită, aceasta realizează fotografii pe tot parcursul tractului digestiv.
„Pentru vizionarea esofagului, videocapsulele sunt ineficiente pentru că trec prea repede. În stomac pot scăpa anumite zone, dar sunt indicate pentru intestinul subţire, pentru că acolo este greu de văzut cu alte proceduri. Şi în acest caz, pacientul trebuie să nu mănânce înainte 6-7 ore. Se recomandă pacienţilor cu sursă de sângerare care nu a fost găsită nici la gastroscopie, nici la colonoscopie şi considerăm că sursa este în intestinul subţire”, a precizat medicul gastroenterolog.
Deşi nu provoacă durere şi nu creează aproape deloc disconfort, inconvenientul pentru pacient este că videocapsula endoscopică reprezintă o procedură mai costisitoare. Pentru medic, dezavantajul este că trebuie analizat un volum foarte mare de imagini, realizate de capsulă în cele aproximativ 24 de ore necesare pentru a parcurge intestinul subţire, până la stabilirea unui diagnostic. Şi această metodă implică anumite riscuri.
„Cel mai mare risc ar fi că poate rămâne blocată în eventualele tumori de pe intestinul subţire. Acesta nu are un diametru mare şi dacă e şi ocupat de tumoră, camera nu mai are pe unde trece. Dacă a trecut de intestinul subţire şi a ajuns în colon, pacientul trebuie pregătit la fel ca pentru o colonoscopie. Marele dezavantaj, însă, este că nu poate recolta biopsii în situaţia în care găsim o tumoră sau polipi şi atunci suntem obligaţi să intervenim pe căile clasice”, explică medicul Cristina Niculescu.
Ecoendoscopia, cel mai avansat instrument de investigaţie digestivă
Ecoendoscopia sau endoscopia ultrasonografică este considerată în prezent cel mai avansat instrument de explorare digestivă. Ea oferă specialistului imagini de calitate superioară asupra diferitelor leziuni şi permite, totodată, recoltarea de biopsii ţintite.
„Ecoendoscopia este o combinaţie între vizualizarea directă ca şi o endoscopie, dar nu vezi în ax, ci în lateral. În vârful endoscopului are un transductor de ecografie, care permite să faci o ecografie din interior spre exterior. Se foloseşte în confirmarea şi stadializarea tumorală, în diagnosticarea bolilor pancreatice, diagnosticarea pietrelor foarte mici care migrează pe canalele biliare şi care nu se văd la altă procedură, în recoltarea de biopsii din pancreas, ficat, de lângă colecist, recoltarea de biopsii în tumorile de pe esofag, limfoame, patologie tumorală şi nontumorală de tub digestiv, de mediastin, de pancreas, căi biliare şi o anumită porţiune a ficatului, partea stângă, care e lipită de stomac. Cu ajutorul ecoendoscopului poţi număra straturile, poţi vizualiza tumorile în cele 5 straturi şi vezi în câte straturi a intrat şi astfel stadializezi mult mai bine şi atunci indicaţia oncologică este mult superioară”, a detaliat medicul.
Ecoendoscopia are, totuşi, limitele sale, în funcţie de patologia pacientului, mai explică specialistul.
„Nu se foloseşte pentru cancerele colonice, doar la rect. La colon, pe tumora mare nu ne ajută la stadializare. Ajută la tumori mici, ca să vezi dacă pot fi scoase endoscopic sau e de operat de chirurg, iar decizia tratamentului oncologic optim pentru pacient depinde de o bună stadializare. Un polip limitat la primul strat poate fi scos endoscopic şi astfel ai salvat pacientul de o tăietură pe burtă şi scoaterea unei părţi din colon. Polipii mari care au depăşit deja primul strat şi l-au invadat pe al doilea și/sau ajung la stratul muscular, nu mai pot fi rezecaţi endoscopic.”
Colonoscopia, cea mai sigură metodă de prevenţie a cancerului colorectal
Endoscopia digestivă inferioară (colonoscopia) este indicată atât ca investigaţie de screening, cât şi în prezenţa unor simptome suspecte. Medicul Cristina Niculescu recomandă ca, începând cu vârsta de 45-50 de ani, românii să efectueze această investigaţie chiar dacă nu prezintă manifestări îngrijorătoare, în acord cu noile ghiduri europene şi americane.
„Screeningul este cea mai uşoară şi cea mai ieftină medicină, de aceea, după o anumită vârstă e necesară colonoscopia. Ca şi în cazul testului Papanicolau sau a ecografiei mamare pentru femei. Cele mai multe femei fac anual aceste investigaţii, chiar dacă nu prezintă niciun simptom, nu? Din punct de vedere al preciziei diagnosticului, colonoscopia nu poate fi înlocuită cu nicio altă investigaţie. Polipii mici, de exemplu, nu se văd la nicio altă investigaţie”, a precizat medicul gastroenterolog.
Colonoscopia este indicată pacienţilor cu vârsta peste 45-50 de ani, celor cu antecedente de cancer colorectal în familie sau cu istoric personal de cancer de colon ori de organe înrudite cu colonul. De asemenea, se adresează pacienţilor cu anumite boli inflamatorii sau afecţiuni intestinale personale, care pot degenera în timp în cancer de colon; la aceştia, procedura este recomandată chiar înaintea vârstei de 45 de ani.
Simptomele care ne trimit la colonoscopie
„Au indicaţie de colonoscopie pacienţii cu dureri inexplicabile în zona abdominală inferioară, orice sângerare în scaun sau anală, chiar dacă există fisură sau un hemoroid. Nu de puţine ori pacientul a venit cu sângerare hemoroidală, dar la jumătatea intestinului am descoperit o tumoră mare care nu sângera şi nu îl deranja. Acolo a fost o coincidenţă fericită pentru pacient că am descoperit-o mai devreme decât ar fi venit el când îi făcea probleme. Orice sângerare anală necesită fie o colonoscopie parţială, de rect, la vârste foare tinere, adică 10-15 cm de la intrarea în anus pentru a verifica existenţa unor polipi sau o tumoră care sângerează, dar eu nu prea o recomand. Pacientul poate pleca liniştit că nu am găsit nimic, dar mai sus poate fi ceva. Aproximativ 70% dintre polipii colonului se găsesc în jumătatea stângă a acestuia și apar odată cu vârsta. De aceea la 20-30 de ani se recomandă colonoscopia parțială sau rectosigmoidoscopia. Aceasta nu are nevoie de sedare, pregătire, examinarea este scurtă cu un disconfort minim. La 60 de ani nu mai facem colonoscopii parţiale, decât dacă pacientul a făcut o colonoscopie în urmă cu un an, doi şi ştim sigur că nu are o tumoră sau un polip, dar totuşi nu trece sângerarea. Atunci trebuie să vedem care hemoroid s-a rupt şi de ce nu reuşim să gestionăm sursa sângerării”, a povestit medicul gastroenterolog.
Ce facem înainte de colonoscopie
Mulţi pacienţi, atunci când aud de colonoscopie, după ce depăşesc disconfortul emoţional, se tem că procedura va fi dureroasă. Medicul explică faptul că investigaţia se realizează cu sedare, inclusiv cu adormire la cererea pacientului, sau dacă anatomia abdominală o impune. Indiferent dacă se adresează colonoscopiei ca măsură de prevenţie ori din cauza unor simptome, pacienţii trebuie să se prezinte mai întâi la consultaţie, unde primesc toate explicaţiile necesare privind pregătirea.
„Foarte importantă este consultaţia de dinainte de colonoscopie sau endoscopie-pacientul va înţelege procedura, medicul îi va spune dacă este indicată sau nu, îi va prezenta riscurile sedării. Dacă pacientul are astm bronşic în criză nu se poate recomanda sedarea. Medicamentele care subţiază sângele trebuie întrerupte, pentru că colonoscopia se poate termina cu excizia unor polipi, dacă îi găsim şi nu putem risca hemoragii. Înainte de colonoscopie, corpul trebuie pregătit, intestinul trebuie să fie curat pentru a vedea corect mucoasa, dacă e plin de resturi nu poți exclude polipii, iar aceasta este principala indicație a procedurii.
Testul de sângerare ocultă din scaun, cea mai simplă metodă de screening
Medicul Cristina Niculescu consideră că medicii de familie ar trebui să recomande testul de sângerare ocultă din scaun (testul hemocult) anual, pacienţilor de peste 45-50 de ani, şi chiar mai devreme acolo unde există antecedente familiale sau simptome sugestive. Ea subliniază că aceasta este cea mai ieftină şi mai simplă metodă de prevenţie a cancerului colorectal.
„Pentru cantităţi mici de sânge care nu colorează scaunul avem la dispoziţie acest test care detectează hemoglobina umană în scaun. Dacă pierdem 10 ml de sânge pe zi, această cantitate nu va schimba culoarea scaunului. Acest test detectează aceste mici cantităţi, fiind un test de screening foarte bun pentru populaţia generală şi care se practică în foarte multe ţări europene şi în SUA, putând fi trimis acasă kitul de recoltare. Pacientul recoltează şi trimite înapoi la laborator iar pacienţii depistaţi pozitiv sunt chemaţi obligatoriu la colonoscopie. În unele ţări, dacă nu fac testul hemocult sau nu se prezintă la colonoscopie și fac un cancer colorectal, tratamentul nu mai este asigurat”, a mai spus medicul.
„Eu aş recomanda ca oricine, fără să aibă vreo problemă sau vreun risc preexistent, să facă acest test şi consider că asta ar trebui susţinută printr-un program naţional de screening pentru că nu toată lumea va ajunge să facă colonoscopie din motive diverse, de jenă, de frică etc. Este un test ieftin, reproductibil, aplicabil la populaţia generală şi acceptat foare uşor de pacient. Este testul de screening ideal.
În alte ţări protocolul este aşa: o primă colonoscopie la 45 de ani, test hemocult anual, la prima testare pozitivă se recheamă pacientul la colonoscopie, dacă nu, următoarea colonoscopie o are la 7 ani distanţă, obligatoriu. După care iar se fac teste hemoculte anuale, iar colonoscopie la 5 ani sau la primul test hemocult pozitiv. Acesta este programul de prevenţie naţional în Germania, de exemplu”, a explicat medicul.
 04.03.2026
16:28
04.03.2026
16:28
 14
MAIA și FAO pregătesc Forumul Investițional agroalimentar și extind sprijinul pentru fermierii moldoveni
14
MAIA și FAO pregătesc Forumul Investițional agroalimentar și extind sprijinul pentru fermierii moldoveni
 04.03.2026
16:13
04.03.2026
16:13
 24
Elevii din toată țara, chemați la spectacole și lecții despre memoria istorică în Decada „Memoriei și Recunoștinței”
24
Elevii din toată țara, chemați la spectacole și lecții despre memoria istorică în Decada „Memoriei și Recunoștinței”
 04.03.2026
15:22
04.03.2026
15:22
 167
MEC lansează consultări publice pentru Concepția noii discipline școlare „Arte” în învățământul general
167
MEC lansează consultări publice pentru Concepția noii discipline școlare „Arte” în învățământul general
 04.03.2026
13:52
04.03.2026
13:52
 286
Guvernul păstrează subvenția de 70% la asigurările agricole pentru a proteja fermierii de riscurile climatice
286
Guvernul păstrează subvenția de 70% la asigurările agricole pentru a proteja fermierii de riscurile climatice
 276
„Recrutorul robot” Ami angajează deja îngrijitori: poate inteligența artificială să aleagă cu adevărat oamenii potriviți pentru îngrijire?
276
„Recrutorul robot” Ami angajează deja îngrijitori: poate inteligența artificială să aleagă cu adevărat oamenii potriviți pentru îngrijire?
 04.03.2026
13:29
04.03.2026
13:29
 272
Campania „Matematica de la egal la egal”: sute de liceeni devin mentori pentru elevii de clasa a IX-a la nivel național
272
Campania „Matematica de la egal la egal”: sute de liceeni devin mentori pentru elevii de clasa a IX-a la nivel național
 04.03.2026
13:23
04.03.2026
13:23
 268
Guvernul extinde până în 2028 Programul național de învățare a limbii române pentru copii, tineri și adulți
268
Guvernul extinde până în 2028 Programul național de învățare a limbii române pentru copii, tineri și adulți
 04.03.2026
13:00
04.03.2026
13:00
 309
Guvernul instituie pentru 60 de zile stare de alertă în sectorul energetic, pentru a proteja consumul intern și stabilitatea sistemului
309
Guvernul instituie pentru 60 de zile stare de alertă în sectorul energetic, pentru a proteja consumul intern și stabilitatea sistemului
 04.03.2026
12:06
04.03.2026
12:06
 337
MEC lansează consultări publice pentru Concepția disciplinei „Limba și literatura maternă” în școli
337
MEC lansează consultări publice pentru Concepția disciplinei „Limba și literatura maternă” în școli
 04.03.2026
12:02
04.03.2026
12:02
 313
Guvernul extinde până în 2028 programul național de învățare a limbii române pentru minorități, refugiați și diaspora
313
Guvernul extinde până în 2028 programul național de învățare a limbii române pentru minorități, refugiați și diaspora
 04.03.2026
16:28
04.03.2026
16:28
 23
MAIA și FAO pregătesc Forumul Investițional agroalimentar și extind sprijinul pentru fermierii moldoveni
23
MAIA și FAO pregătesc Forumul Investițional agroalimentar și extind sprijinul pentru fermierii moldoveni
 04.03.2026
16:13
04.03.2026
16:13
 30
Elevii din toată țara, chemați la spectacole și lecții despre memoria istorică în Decada „Memoriei și Recunoștinței”
30
Elevii din toată țara, chemați la spectacole și lecții despre memoria istorică în Decada „Memoriei și Recunoștinței”
 04.03.2026
15:30
04.03.2026
15:30
 196
Testul hemocult și colonoscopia după 45 de ani, arme esențiale în prevenția cancerului colorectal. Explicațiile dr. Cristina Niculescu
196
Testul hemocult și colonoscopia după 45 de ani, arme esențiale în prevenția cancerului colorectal. Explicațiile dr. Cristina Niculescu
 04.03.2026
15:22
04.03.2026
15:22
 183
MEC lansează consultări publice pentru Concepția noii discipline școlare „Arte” în învățământul general
183
MEC lansează consultări publice pentru Concepția noii discipline școlare „Arte” în învățământul general
 04.03.2026
13:52
04.03.2026
13:52
 296
Guvernul păstrează subvenția de 70% la asigurările agricole pentru a proteja fermierii de riscurile climatice
296
Guvernul păstrează subvenția de 70% la asigurările agricole pentru a proteja fermierii de riscurile climatice
 284
„Recrutorul robot” Ami angajează deja îngrijitori: poate inteligența artificială să aleagă cu adevărat oamenii potriviți pentru îngrijire?
284
„Recrutorul robot” Ami angajează deja îngrijitori: poate inteligența artificială să aleagă cu adevărat oamenii potriviți pentru îngrijire?
 04.03.2026
13:29
04.03.2026
13:29
 280
Campania „Matematica de la egal la egal”: sute de liceeni devin mentori pentru elevii de clasa a IX-a la nivel național
280
Campania „Matematica de la egal la egal”: sute de liceeni devin mentori pentru elevii de clasa a IX-a la nivel național
 04.03.2026
13:23
04.03.2026
13:23
 278
Guvernul extinde până în 2028 Programul național de învățare a limbii române pentru copii, tineri și adulți
278
Guvernul extinde până în 2028 Programul național de învățare a limbii române pentru copii, tineri și adulți
 04.03.2026
13:00
04.03.2026
13:00
 321
Guvernul instituie pentru 60 de zile stare de alertă în sectorul energetic, pentru a proteja consumul intern și stabilitatea sistemului
321
Guvernul instituie pentru 60 de zile stare de alertă în sectorul energetic, pentru a proteja consumul intern și stabilitatea sistemului
 04.03.2026
12:06
04.03.2026
12:06
 345
MEC lansează consultări publice pentru Concepția disciplinei „Limba și literatura maternă” în școli
345
MEC lansează consultări publice pentru Concepția disciplinei „Limba și literatura maternă” în școli
 04.03.2026
12:02
04.03.2026
12:02
 321
Guvernul extinde până în 2028 programul național de învățare a limbii române pentru minorități, refugiați și diaspora
321
Guvernul extinde până în 2028 programul național de învățare a limbii române pentru minorități, refugiați și diaspora
 04.03.2026
11:39
04.03.2026
11:39
 421
Guvernul declară Portul Liber Giurgiulești infrastructură strategică și deschide calea modernizării după 2030
421
Guvernul declară Portul Liber Giurgiulești infrastructură strategică și deschide calea modernizării după 2030
 04.03.2026
11:00
04.03.2026
11:00
 374
Test rapid din salivă, creat în Australia, promite depistarea timpurie a mai multor tipuri de cancer
374
Test rapid din salivă, creat în Australia, promite depistarea timpurie a mai multor tipuri de cancer
 04.03.2026
10:58
04.03.2026
10:58
 373
Fermierii din nordul țării, îngrijorați de scumpirea și continuitatea apei pentru irigare după restructurarea „Acva-Nord”
373
Fermierii din nordul țării, îngrijorați de scumpirea și continuitatea apei pentru irigare după restructurarea „Acva-Nord”
 04.03.2026
10:45
04.03.2026
10:45
 379
Universitățile din Republica Moldova își promovează programele de master în fața studenților indieni de la Institutul Welingkar din Mumbai
379
Universitățile din Republica Moldova își promovează programele de master în fața studenților indieni de la Institutul Welingkar din Mumbai
 04.03.2026
10:42
04.03.2026
10:42
 351
Tânăr condamnat la 12 ani de închisoare pentru jaf și bătăi soldate cu moartea unui bărbat într-o clădire părăsită din Chișinău
351
Tânăr condamnat la 12 ani de închisoare pentru jaf și bătăi soldate cu moartea unui bărbat într-o clădire părăsită din Chișinău
 04.03.2026
10:21
04.03.2026
10:21
 389
Lotul feminin de tir cu arcul al Moldovei, felicitat de Sergiu Gurin pentru titlul european și medalia de aur la Sofia
389
Lotul feminin de tir cu arcul al Moldovei, felicitat de Sergiu Gurin pentru titlul european și medalia de aur la Sofia
 04.03.2026
07:58
04.03.2026
07:58
 471
Horoscopul zilei 04.03.2026
471
Horoscopul zilei 04.03.2026
 04.03.2026
07:26
04.03.2026
07:26
 769
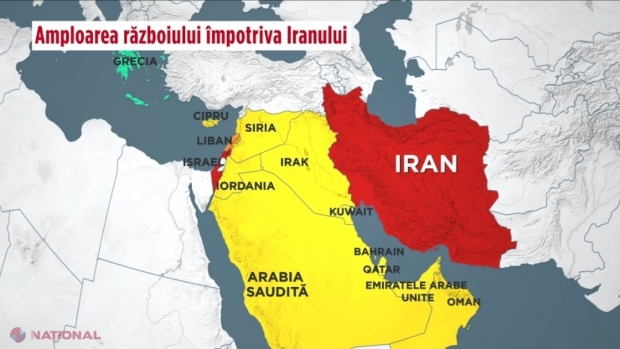
CNN: Trump și cele TREI scenarii în cazul Iranului: Cel mai optimist, cel mai pesimist și cel mai probabil
769
CNN: Trump și cele TREI scenarii în cazul Iranului: Cel mai optimist, cel mai pesimist și cel mai probabil
 04.03.2026
07:21
04.03.2026
07:21
 591
Cât va mai dura războiul din Orientul Mijlociu, care a provocat scumpirea majoră a petrolului
591
Cât va mai dura războiul din Orientul Mijlociu, care a provocat scumpirea majoră a petrolului
 04.03.2026
07:08
04.03.2026
07:08
 648
Dinastia Khamenei se consolidează: Fiul cel mic al ayatollahului defunct preia frâiele puterii absolute
648
Dinastia Khamenei se consolidează: Fiul cel mic al ayatollahului defunct preia frâiele puterii absolute
 04.03.2026
03:04
04.03.2026
03:04
 607
Instrumente de hacking pentru iPhone, create pentru un client guvernamental, ajung pe mâna infractorilor cibernetici
607
Instrumente de hacking pentru iPhone, create pentru un client guvernamental, ajung pe mâna infractorilor cibernetici
 04.03.2026
00:04
04.03.2026
00:04
 778
Noul GPT-5.3 Instant de la ChatGPT promite să renunțe la tonul moralizator și la îndemnurile de „calmează-te”
778
Noul GPT-5.3 Instant de la ChatGPT promite să renunțe la tonul moralizator și la îndemnurile de „calmează-te”
 03.03.2026
22:41
03.03.2026
22:41
 633
Anthropic lansează treptat modul vocal Voice Mode în Claude Code, permițând scrierea și modificarea codului prin comenzi rostite
633
Anthropic lansează treptat modul vocal Voice Mode în Claude Code, permițând scrierea și modificarea codului prin comenzi rostite
 622
Experți în tutun și nicotină acuză Comisia Europeană de dezinformare privind produsele fără fum și cer corectarea poziției oficiale
622
Experți în tutun și nicotină acuză Comisia Europeană de dezinformare privind produsele fără fum și cer corectarea poziției oficiale
 „Kuliokul” sau Președinția. Dodon, în fața JUDECĂTORILOR la ora când Maia Sandu l-a chemat la consultări vizavi de REFERENDUMUL pentru integrarea europeană a R. Moldova
„Kuliokul” sau Președinția. Dodon, în fața JUDECĂTORILOR la ora când Maia Sandu l-a chemat la consultări vizavi de REFERENDUMUL pentru integrarea europeană a R. Moldova
 Un nou protest anunțat de Ilan Șor în fața Procuraturii Generale: „Degrabă, va fi imposibil de reparat situația”. Acțiunea urmează să aibă loc luni, 28 noiembrie
Un nou protest anunțat de Ilan Șor în fața Procuraturii Generale: „Degrabă, va fi imposibil de reparat situația”. Acțiunea urmează să aibă loc luni, 28 noiembrie
 Prima reacție a Partidului „ȘOR”, după ce poliția a DEMONTAT corturile instalate pe bulevardul Ștefan cel Mare: „Noul simbol al PAS este, de astăzi, bâta și cagula”
Prima reacție a Partidului „ȘOR”, după ce poliția a DEMONTAT corturile instalate pe bulevardul Ștefan cel Mare: „Noul simbol al PAS este, de astăzi, bâta și cagula”
 Un nou protest de amploare în fața Președinției. Partidul „ȘOR" afirmă că la manifestația împotriva guvernării ar participa „peste 45 de mii” de oameni
Un nou protest de amploare în fața Președinției. Partidul „ȘOR" afirmă că la manifestația împotriva guvernării ar participa „peste 45 de mii” de oameni
 1 MDL
1 MDL
 1 EUR
20.21
1 EUR
20.21
 1 USD
17.43
1 USD
17.43
 1 RON
3.96
1 RON
3.96
 1 RUB
0.22
1 RUB
0.22
 1 UAH
0.40
1 UAH
0.40









 Inapoi
Inapoi




















